【尿漏れを諦めない!】尿漏れの原因と治療法|おりものとの違い・産後や更年期の悩みも婦人科女医が丁寧に解説!
更新日:2025.08.28

「あれ…下着が濡れてる。これって尿漏れ?それともおりもの?」
「産後からずっと尿漏れが続いているけど、もう治らないの?」
「くしゃみや咳で漏れてしまうのが恥ずかしい…」
尿漏れは誰にでも起こりうる、女性に多い悩みのひとつです。
しかし、症状の種類や原因は人によって異なり、“おりものとの違いが分からない”と感じる方も少なくありません。
この記事では、婦人科専門医の視点から、
- 尿漏れのタイプと原因
- おりものとの見分け方
- 年代別の主なトラブル(産後・更年期)
- 当院での治療方針と相談体制 を丁寧に解説します。
「相談すべきか迷っている」
そんな方にこそ、読んでいただきたい内容です。
目次
尿漏れは女性に多い?

意外と多い悩み 「尿漏れ=高齢者の症状」と思われがちですが、実際は20代や30代の若い女性にも見られる症状です。
尿漏れに悩む女性はとても多いです。
医学的には「尿失禁」と呼び、尿がもれるのをコントロールできない状態を指します。
健康な女性であっても、尿漏れの経験がある方は40%以上にのぼります。
女性は男性よりも尿道が短いこと、排尿に関係する骨盤底筋群が女性ホルモンからの影響を受けること、妊娠・出産にてこの骨盤底筋群が緩むことなど、生涯を通して男性よりも尿漏れが起きやすいのです。
特に妊娠・出産を経験した女性や、更年期を迎えた女性に多く、誰にでも起こり得る非常に身近なトラブルです。
日本排尿機能学会の調査によると、40歳以上の女性のうち約4割が何らかの尿漏れを経験しているというデータもあります。
また、日常的に尿漏れが気になるものの、恥ずかしさや「年齢のせいだから仕方ない」という思い込みから、受診に至らないケースも少なくありません。
しかし、尿漏れは放置せず、早期に対処することで症状の悪化を防ぎ、快適な生活を取り戻すことが可能です。尿漏れによって自信を失ったり、日常生活に支障が出たりすると、自分らしく暮らすことができないのは悲しいこと。
当院では、女性が心身ともに生き生きと暮らすための尿漏れに関するトータルサポートを目指しております。
【セルフチェック】おりものと尿漏れの見分け方

最初にご紹介したいのは、「おりものと尿漏れ、どちらか判断がつかない…」という声が多く寄せられていることです。
「尿漏れ」と「おりもの」の違いは、以下が目安です。
| 区別のポイント | おりもの | 尿漏れ |
|---|---|---|
| 色 | 透明〜白色 | 黄色〜淡黄色 |
| におい | 酸っぱい・生理的 | アンモニア臭・尿特有のにおい |
| タイミング | 排卵期・生理前 | 咳・くしゃみ・運動・緊張などで発生 |
| 感覚 | 湿る程度 | ジワッと広がる、冷たい感覚 |
| 量 | 日によってばらつきあり | 1回の動作で出ることが多い |
違いが分からない、あるいは不快感が続くようであれば婦人科へのご相談をおすすめします。
また以下の記事でも詳しく解説していますので「おりもの」「尿漏れ」の区別がつかない方は是非ご覧ください。
▼関連記事「おりもの尿漏れみたい」
「おりもの尿漏れみたい?」見分け方、原因(月経・妊娠・病気・更年期)、受診の目安など疑問に女医が丁寧に解説!
産後の尿漏れはいつまで続く?自然に治る?【知っておくべき対策と受診目安】

「産後から尿漏れが続いているけど、いつまでこの状態が続くんだろう…」
「自然に治るって聞いたけど、治らないのは私だけ?」
出産後の尿漏れは、決して珍しいことではありません。
妊娠・出産を経て骨盤底筋群(子宮や膀胱、尿道などを支える筋肉)がダメージを受けることで、尿道を締める力が弱くなり、くしゃみや咳、抱っこ、重い荷物を持った時などに尿が漏れてしまう症状が現れやすくなります。
産後の尿漏れはいつまで続く?自然に治るケースと受診の目安
多くの場合、出産後数週間から数ヶ月のうちに、骨盤底筋の回復とともに自然に改善していくことが期待できます。
しかし、以下のような場合は、一人で抱え込まず専門医への相談をおすすめします。
- 産後2ヶ月以上経過しても尿漏れが続く
- 症状がむしろ悪化している、あるいは日常生活に支障をきたしている
- くしゃみや咳だけでなく、お腹に力を入れるたびに漏れる
- 尿漏れだけでなく、頻尿や尿意切迫感も伴うようになった
産後の尿漏れの原因メカニズム
長引く産後の尿漏れには、複数のメカニズムが関与している可能性があります。ご自身の症状と照らし合わせてみましょう。
・骨盤底筋の損傷・過伸展
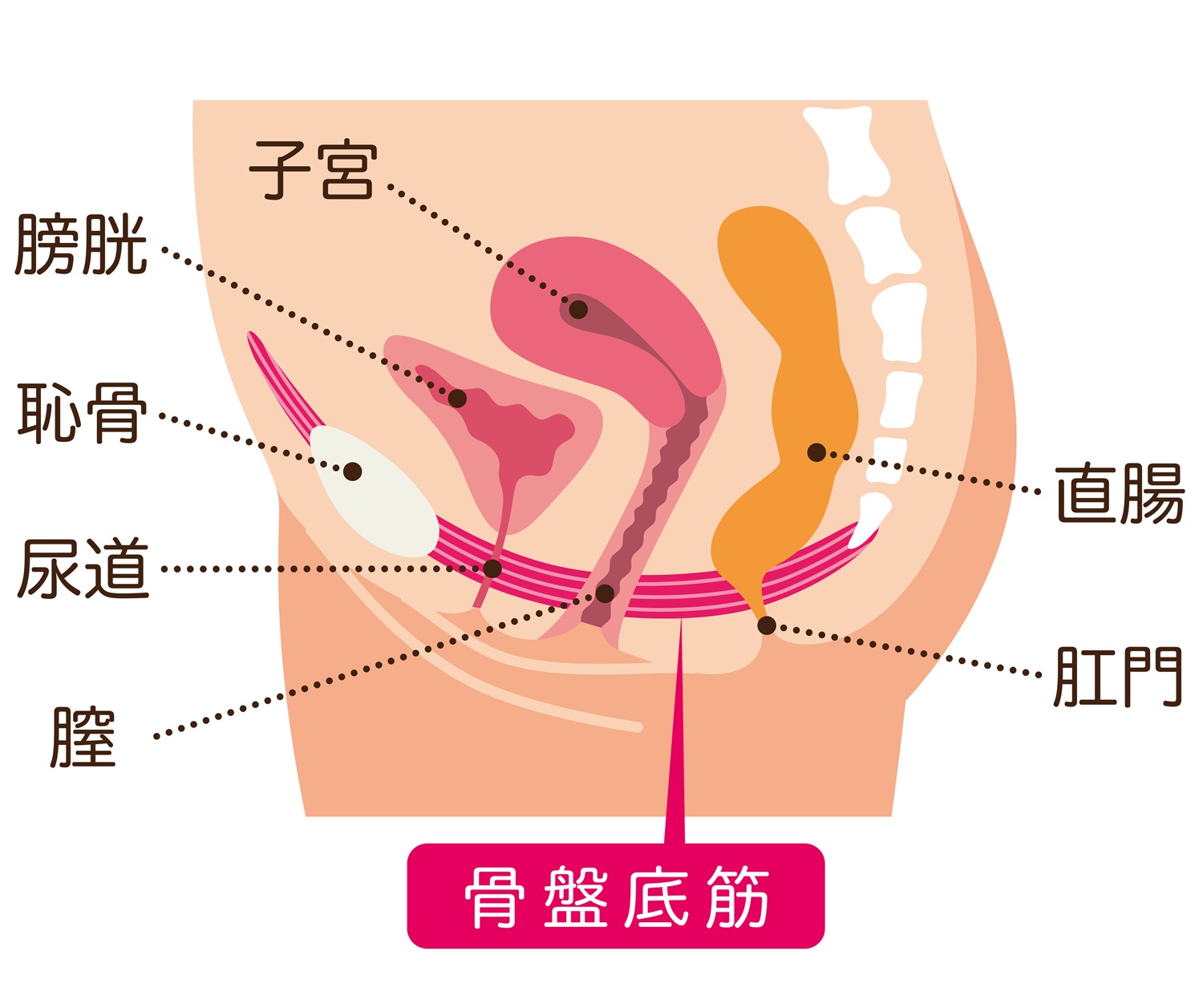
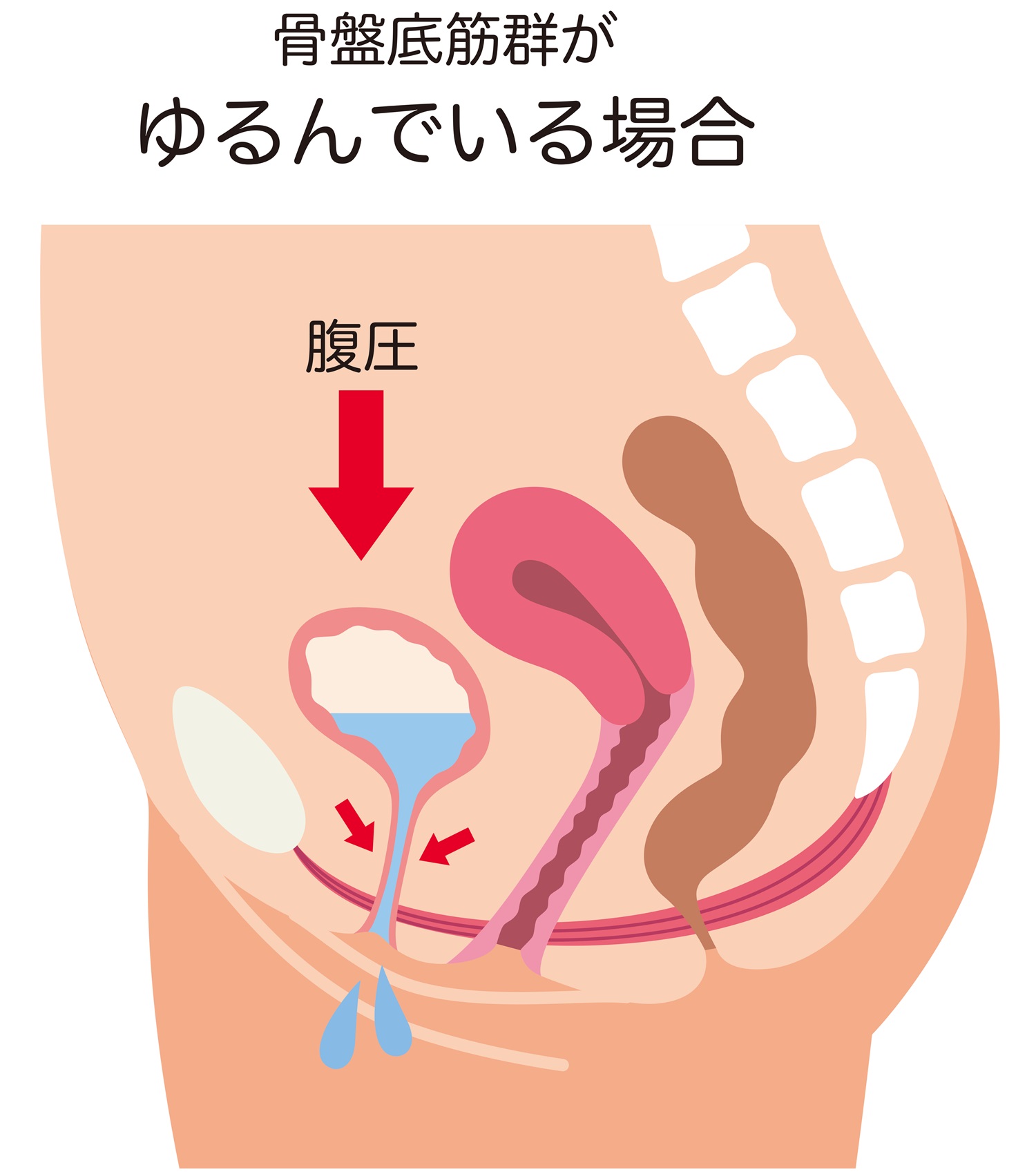
出産時に骨盤底筋が強く引き伸ばされたり損傷を受けると、尿道を支える力が低下し、腹圧がかかったときに尿が漏れやすくなります。特に長時間の分娩や吸引鉗子分娩、巨大児出産ではリスクが高まると言われています。
・神経損傷(特に陰部神経)
分娩時に骨盤周囲の神経(陰部神経など)が圧迫されると、膀胱や尿道周囲の筋肉をうまく制御できなくなり、尿意のコントロールが困難になる場合があります。
・妊娠中のホルモン変化や腹圧の影響
妊娠中に分泌されるホルモンによって骨盤周りの組織が緩んだり、大きくなった子宮が膀胱を圧迫したりすることで、出産前から尿漏れが起きやすくなることもあります。帝王切開で出産した場合でも、これらの影響で尿漏れが起こることがあります。
・無痛分娩(硬膜外麻酔)の影響
一部の研究では、無痛分娩が一時的にいきみの感覚を鈍らせ、排尿に関わる筋肉の使い方が妨げられる可能性も示唆されています。ただし、個人差が大きく、必ずしも直接的な原因とは限りません。
産後の尿漏れ解決のために!!
このように、産後の尿漏れは「出産したから当然」「時間の経過で治るはず」と諦める必要はありません。適切な対策や治療によって症状を改善し、快適な生活を取り戻すことが可能です。
当院では、産後のデリケートな時期の尿漏れに対しても、患者さま一人ひとりに合わせたアプローチをご提案しています。
【産後の尿漏れ対策の第一歩】
まずは、ご自身でできる骨盤底筋トレーニングを継続することが重要です。
効果的なトレーニング方法については、以下の通りです。
骨盤底筋トレーニングについて
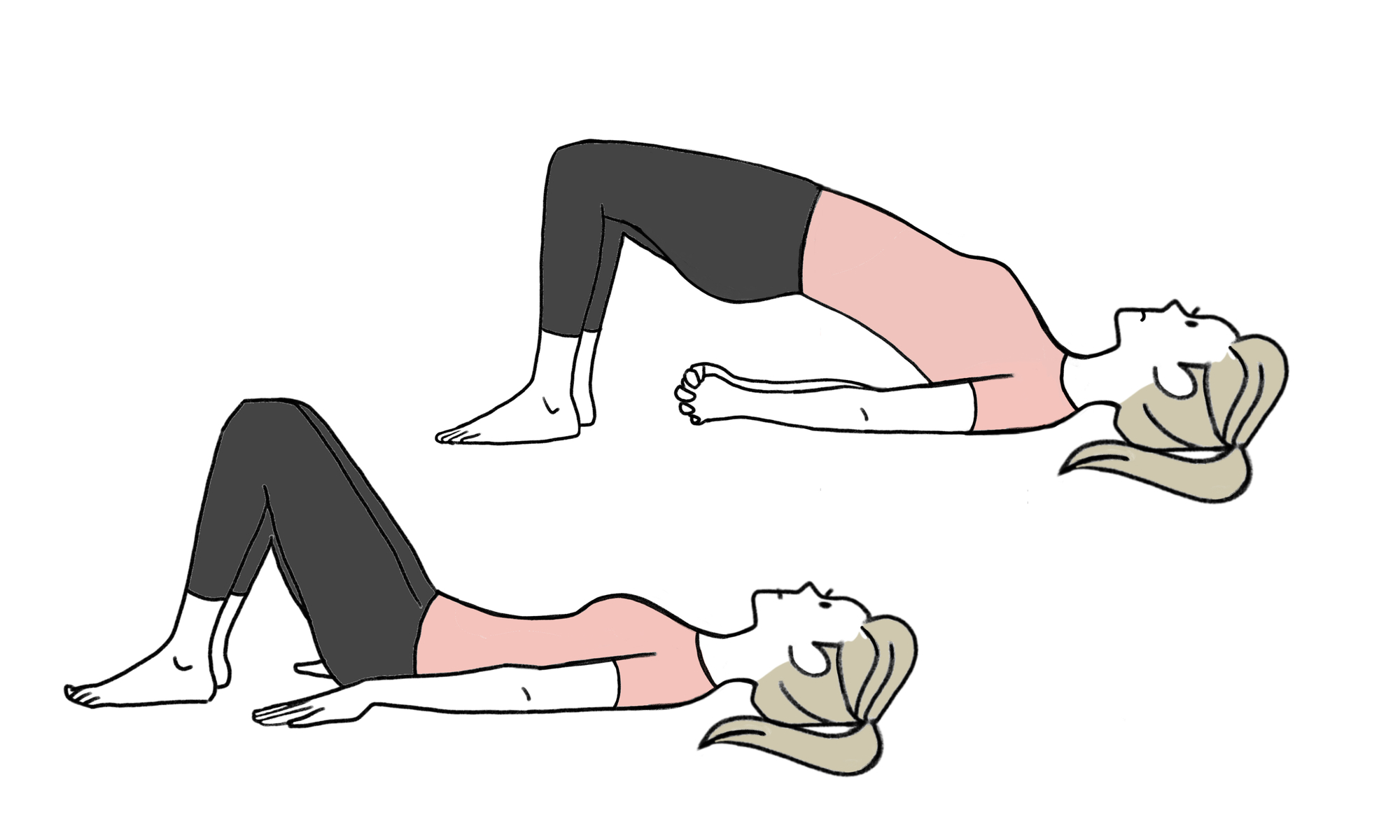
骨盤底筋トレーニング(Pelvic Floor Muscle Training)とは、女性の骨盤の底にある筋肉(骨盤底筋)を意識的に鍛えるトレーニングです。
骨盤底筋は、膀胱・子宮・腟・直腸といった女性特有の臓器を下から支える重要な筋肉群で、排尿や排便、そして性交のコントロールにも深く関わっています。
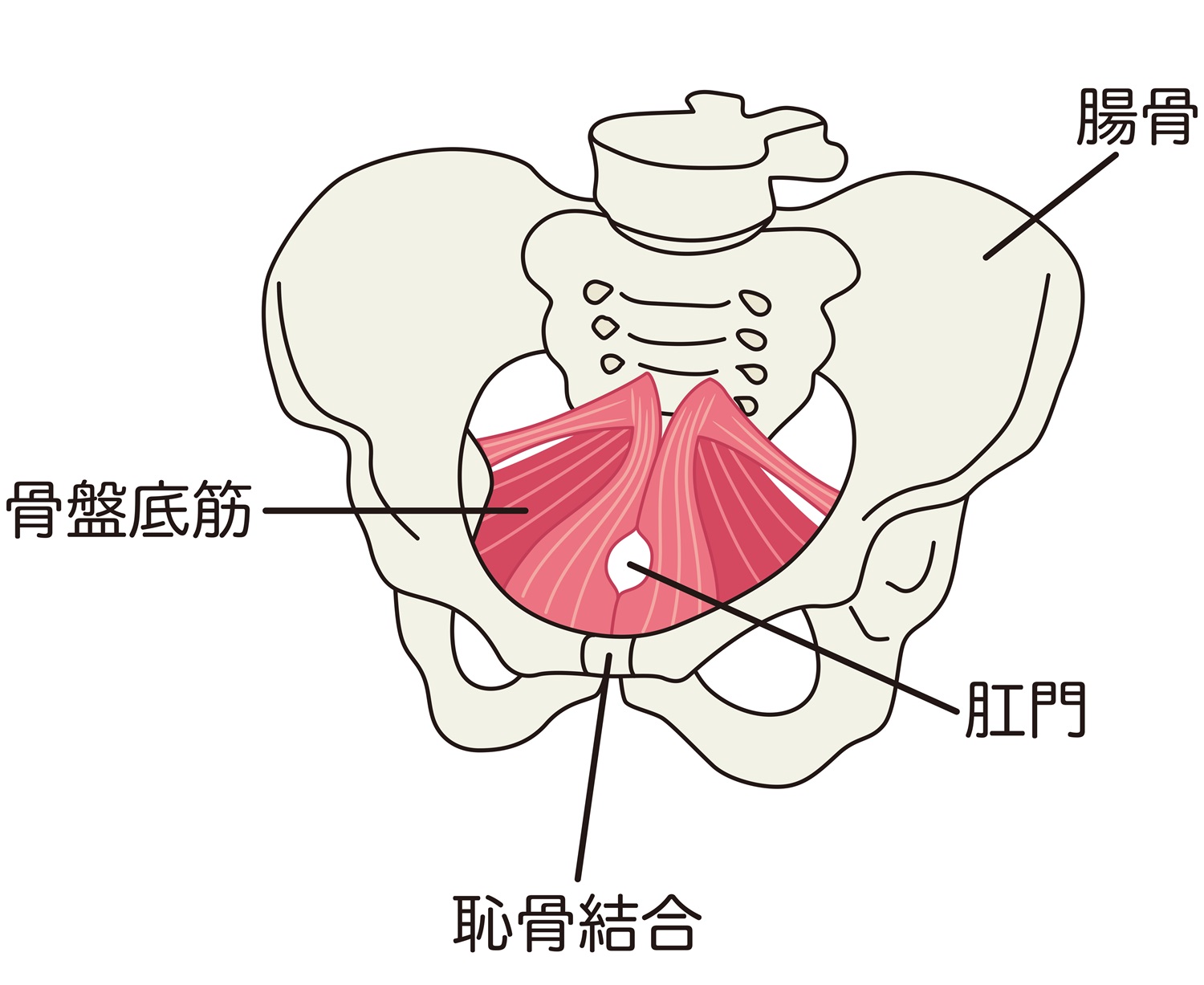
特に女性は、妊娠・出産・加齢・更年期といったライフステージによって骨盤底筋がダメージを受けやすく、それが尿漏れや腟のゆるみ、骨盤臓器脱といったトラブルにつながることがあります。
骨盤底筋トレーニングを行うことで、こうした不調を予防・改善し、女性の健康と快適な毎日をサポートする効果が期待されます。
基本トレーニング「ケーゲル体操」


・おしっこを我慢するような感覚で、腟や肛門をキュッと5回締める
・1回で5秒間キープ(慣れないうちは2〜3秒でもOK)
・1セット20回を、1日3セット(朝昼晩)を目安に行う
※呼吸は止めずに、自然に行います。お腹やお尻の筋肉は使わず、骨盤底だけを意識します。
トレーニングでも改善されない場合
それでも改善が見られない場合や、症状が悪化していると感じる場合は、医療機関での専門的な治療も選択肢となります。
当院では、骨盤底筋を強化するエムセラやエリトーンなどの医療機器を用いた治療や腟レーザーのモナリザタッチ、その他様々なアプローチをご提供しています。
具体的な尿漏れ治療の種類や内容については、記事の後半「【当院独自のプログラム】最先端の尿漏れ治療」で詳しく解説していますので、ぜひご確認ください。
あなたの尿漏れタイプは?【尿漏れセルフチェック】
尿漏れは単一の症状ではなく、原因や症状の現れ方によっていくつかのタイプに分類されます。それぞれに適した治療法が異なるため、自分がどのタイプかを知ることが重要です。
【主な尿漏れタイプと詳しい解説】
・腹圧性尿失禁(ふくあつせいにょうしっきん)
咳やくしゃみ、ジャンプ、笑う、重い物を持ち上げるなど、お腹に力が入ったときに尿が漏れるタイプ。 妊娠・出産や加齢により骨盤底筋がゆるむことで、尿道を支える力が弱くなり、尿が押し出されてしまうのが主な原因です。 30〜50代の女性に多く、運動習慣や体型、出産回数も関係します。
・切迫性尿失禁(せっぱくせいにょうしっきん)
突然、強い尿意に襲われ「トイレまで我慢できず漏れてしまう」タイプです。この原因の多くは、膀胱が意図せず収縮してしまう「過活動膀胱」にあります。脳と膀胱の神経伝達がうまくいかないことで引き起こされ、水の音や寒さによって尿意が誘発されることもあります。
この症状は高齢者に限らず、若年女性にも見られます。過活動膀胱については、記事の後半で詳しく解説していますので、そちらも併せてご覧ください。
・混合性尿失禁(こんごうせいにょうしっきん)
腹圧性と切迫性、両方の症状を併せ持つタイプ。 くしゃみでも漏れるし、トイレに間に合わず漏れるという二重の悩みを抱える方に多いです。 重症化しやすいため、早期の診断と対策が重要です。
・溢流性尿失禁(いつりゅうせいにょうしっきん)
膀胱に尿が溜まりすぎて、少しずつあふれて漏れてしまうタイプ。 尿意が弱い・出し切れない・排尿困難があるなど、排尿そのものに問題がある場合に起こります。 神経疾患、糖尿病、脊椎損傷、前立腺肥大の影響などが原因になることもあります。
・機能性尿失禁(きのうせいにょうしっきん)
排尿機能自体には問題がないものの、さまざまな外的要因によってトイレまで間に合わずに漏れてしまうタイプです。このタイプの特徴は「身体機能や認知機能の問題」で、排尿行動がスムーズに行えないことが根本的な原因になります。
具体的な要因としては以下の通りです。
・認知症などによる判断力の低下(トイレに行くという意識が薄れる)
・関節疾患や骨折、パーキンソン病などの運動障害により、トイレまでの移動が困難
・トイレの場所が遠い、段差がある、暗いなど環境的な制限
このタイプの尿漏れは、高齢者や介護を受けている方に多く見られます。 そのため、介護保険を活用した福祉用具の導入や、認知症ケア・動線改善など、多面的なアプローチが必要です。また、本人の能力を活かす「トイレ誘導」や「排尿記録表」を用いた行動療法なども有効です。
【セルフチェックシート:あなたの尿漏れタイプは?】
下記の質問にチェックを入れてみましょう。
該当する項目が多いタイプが、あなたの尿漏れの傾向です。
【セルフチェック】あてはまる項目にチェックを入れてみましょう
複数該当する場合や、判断が難しい場合は、婦人科または泌尿器科での評価がおすすめです。
年代別に多い尿漏れの傾向

尿漏れは高齢女性だけの悩みではありません。ライフステージによって原因や症状のタイプが異なるため、年代ごとの傾向を理解することで、より適切な対処が可能になります。
20〜30代(若年層)にみられる尿漏れ

「まだ若いのに…」と思ってしまう方も多いですが、20〜30代でも尿漏れに悩む女性は少なくありません。
若い世代の尿漏れで最も多いタイプは、腹圧性尿失禁です。
お腹に力が入ったときに尿がもれるため、尿意がなくても生じます。最近では、日頃から運動不足の方やパソコン上の仕事などで長時間座りっぱなしの仕事の方も多く、骨盤底筋群の筋力が低下し、出産経験がなくても尿漏れを起こす方が増えているようです。
以下のような要因が背景にあります。
- ストレスやプレッシャーによる膀胱の過活動
- 骨盤底筋の未発達、または過度な運動による筋力低下
- 生理前後のホルモン変動による尿意の変化
- 冷えやカフェイン、喫煙、ダイエットなど生活習慣の影響
- 性交や性行為後に感じる一時的な尿意や漏れ
腹圧性尿失禁だけではなく、過活動膀胱や切迫性尿失禁が原因の場合もありますが、放置せず早めの相談が大切です。
産後に多い尿漏れの原因と回復過程

出産によって骨盤底筋が大きく引き伸ばされたり、神経にダメージを受けたりすることで、産後の尿漏れはよく見られます。
骨盤底筋群は骨盤の下側にある筋肉で、尿道や肛門、腟を引き締める役割があります。
妊娠中に骨盤底筋群がゆるんだり、赤ちゃんが産道を通るときに骨盤底筋群が広がることにより骨盤底筋群はダメージを受けます。
産後には約40%の方が尿漏れを自覚され、産後6週間ほどで症状は軽快しますが、産後2年が経過しても20%ほどの方で尿漏れが残ってしまうという報告もあります。
以下のような状況が関係しています。
- 経腟分娩による骨盤支持組織の損傷
- 長時間の分娩や吸引分娩などによる筋損傷
- 無痛分娩でのいきみ不足・鉗子使用の影響
- 妊娠中の体重増加と骨盤への圧力
自然に改善する方も多いですが、6か月以上続く場合は、放置せずに専門的な治療を検討すべきです。
更年期以降の尿漏れとホルモンの関係

更年期に入り女性ホルモン(エストロゲン)が急減することで、膀胱・尿道・腟の粘膜が薄くなり、筋肉の収縮力が弱まります。
この影響で多いのが「腹圧性尿失禁」「切迫性尿失禁」、そしてそれらが合併する「混合性尿失禁」です。
加えて、閉経後の以下のような変化も関係します。
- 腟の乾燥・委縮
- 骨盤底筋の萎縮
- 日常的な運動不足による筋力低下
当院では、更年期特有の変化に配慮したホルモン補充療法や腟レーザー治療もご提案しています。
過活動膀胱という可能性も?
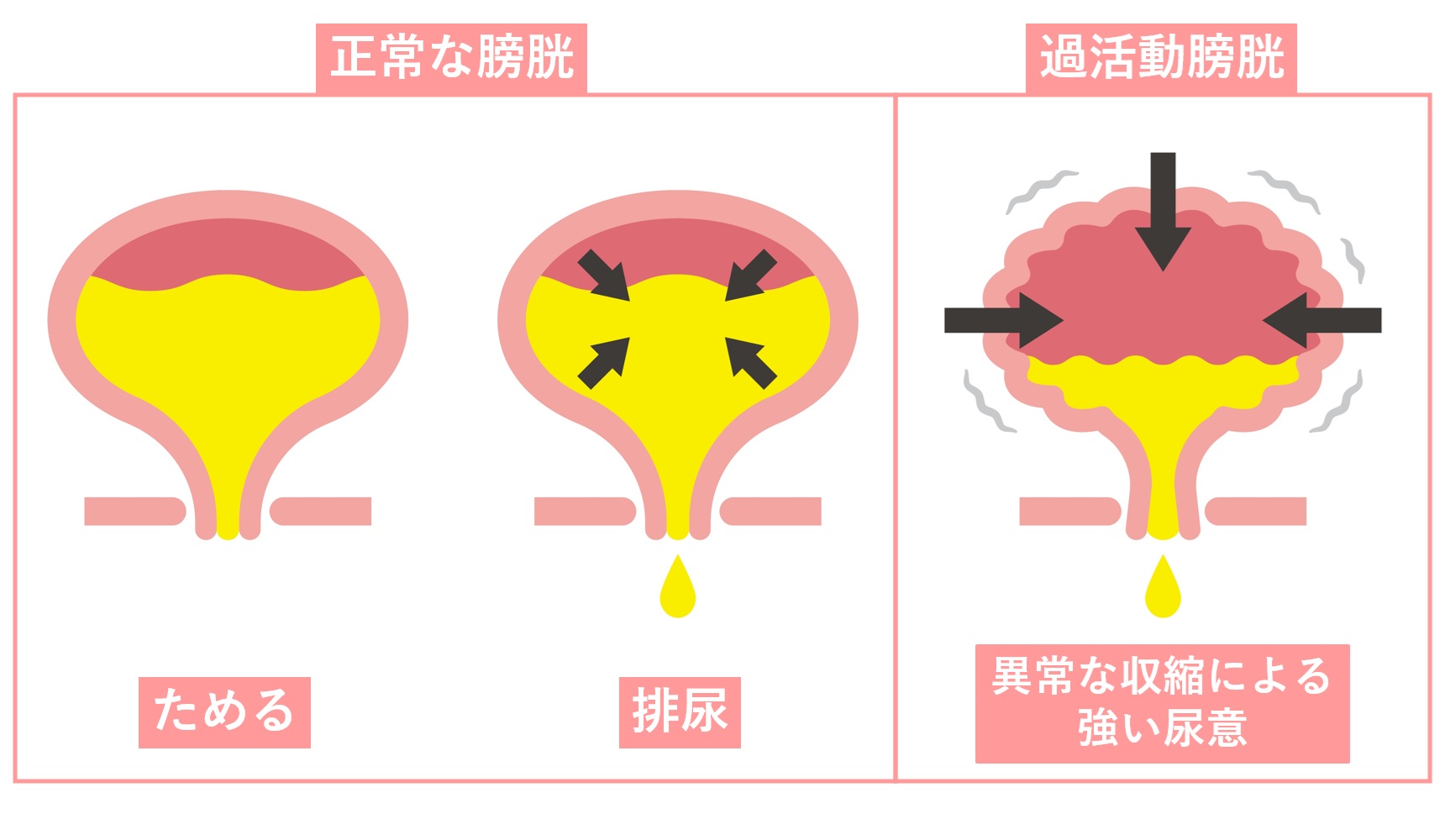
「トイレが近い」「急に尿意を感じて我慢できない」…こうした症状が中心の場合、“過活動膀胱”の可能性も考えられます。
過活動膀胱とは、膀胱が過敏になり、十分に尿がたまる前から勝手に収縮してしまうことで、
- 頻尿(昼8回以上、夜間1回以上)
- 急な尿意
- 尿意切迫感(我慢できない感覚)
- 切迫性尿失禁
などを引き起こす病態です。
更年期や閉経後、ストレスや自律神経の乱れ、糖尿病・脳血管障害などが背景になることもあります。
当院では、尿漏れの症状に対し「腹圧性尿失禁」なのか「切迫性尿失禁(=過活動膀胱に伴うもの)」なのかを問診・検査で丁寧に見極め、それぞれに適した治療を提案いたします。
過活動膀胱には以下のような治療法があります。
- 抗コリン薬やβ3作動薬などの内服薬
- 生活習慣の見直し(就寝前の水分調整など)
- 骨盤底筋トレーニングとの併用
「何度もトイレに行きたくなる」「急な尿意が怖い」という方も、ぜひ一度ご相談ください。
▼ 関連記事「過活動膀胱」
「女性の過活動膀胱」原因はストレス?症状・治療法・お薬など尿漏れトラブルを女医が丁寧に解説!
尿漏れ予防のためにできること

尿漏れを抑えるために、改善した方がよいとされるものをいくつかご紹介します。
・運動不足や長時間の座位
尿漏れは骨盤底筋群の筋力低下により出現します。動く、歩くという日常的な動作を持続的に行うことは大切です。可能であれば、バレエ、キックボクシングなど、足を上げる動作は、尿漏れ防止に役立ちます。
・肥満
急激な体重増加は、尿失禁を悪化させるといわれております。妊娠と同様に、お腹に常に圧力がかかり、骨盤底筋群に圧がかかり、負担となるためです。女性は産後や閉経後に体重が増加しやすいですので、体重管理をしましょう。
・タバコ
タバコに含まれるニコチンは、膀胱を収縮させる作用があるため、尿失禁を悪化させることがあります。可能な限り、禁煙をおすすめします。
・便秘
便秘によって膀胱が圧迫され、尿漏れを悪化させている可能性があります。また、排便時の腹圧増強が原因と思われます。女性は、むくみ出現予防のため水分摂取を控える傾向にあり、冷えや運動不足、妊娠、ホルモンバランスなどさまざまな影響で便秘になりがちです。
食物繊維を多く摂取するような食事内容に気を使ったり、パン食を控えたり、適度に運動をしたりすることも便秘解消に有効です。ご自身でのケアには限界もあります。難治性の場合には、便秘薬についても、当院でご相談ください。
・子宮筋腫などの婦人科疾患
子宮筋腫など膀胱の後方にある臓器が圧迫して、尿失禁を生じることがあります。
子宮筋腫は年齢と共に大きくなる傾向にあり、尿漏れが悪化していると感じる場合は、婦人科の受診をご検討ください。子宮筋腫の治療にて症状は軽快します。
保険診療で受けられる尿漏れ治療と選択肢
尿漏れの種類によって、治療方法は異なります。まずは医師による診察・問診を通じて原因を特定し、症状に応じた保険適用の治療法を提案します。婦人科の基礎疾患がある場合を除いてお話しします。
・骨盤底筋体操(ケーゲル体操)
骨盤底筋を鍛えるトレーニングで、特に腹圧性尿失禁に効果的です。自宅で継続的に行うことができ、生活習慣の改善とあわせて症状の軽減が期待されます。
・薬物療法
切迫性尿失禁や過活動膀胱に対しては、「抗コリン薬」「β3作動薬」といった内服薬を処方します。副作用として、口の渇きや便秘、めまいなどが出る場合があるため、定期的な経過観察が必要です。
・ホルモン補充療法(HRT)
閉経後の尿漏れに対しては、ホルモン補充療法も選択肢の一つです。
女性ホルモン「エストロゲン」を補充すると、粘膜の栄養状態を改善したり、尿道壁の厚みを改善したりすることで尿漏れの改善が期待されます。
・漢方薬
いくつかの漢方薬も、腹圧性尿失禁を改善するための一助となる可能性があります。体質や症状に応じて、「補中益気湯」や「八味地黄丸」などが用いられることもあります。副作用が少なく、体調を整えながら改善を図るケースに適しています。
・手術療法
重度の腹圧性尿失禁に対しては、TVT手術(テープ手術)などが保険適用で行われることもあります。ただし、術後の管理や再発リスクを考慮し、まずは保存的治療を優先するケースが一般的です。
当院での尿漏れ治療のステップ
まずは保険診療から、必要に応じて自費診療へ。
生活習慣の見直しや体操、薬物療法などで効果があるかを見ながら、必要に応じて段階的にアプローチしていきます。
【当院独自のプログラム】最先端の尿漏れ治療

当院では、一般的な保険診療だけでは対応が難しい「腹圧性尿失禁」や「日常生活に支障のある尿漏れ」に対して、さまざまな方法を組み合わせた独自の治療プログラムを提供しています。
【当院の尿漏れプログラム】
症状の程度や原因に応じて、下記のような段階的な治療をご提案しています。
・STEP 01|軽い尿漏れの方
エムセラ 6回(有効期限2か月) 330,000円(税込)
・STEP 02|腹圧時の尿漏れの方
モナリザタッチ 2回+レーザー尿漏れ(オプション)2回+エムセラ6回 385,000円(税込)
・STEP 03|日常での尿漏れの方
モナリザタッチ3回+レーザー尿漏れ(オプション)3回+エムセラ8回 440,000円(税込)
※いずれもエムセラは週2回の施術が望ましい
※初診料・再診料・表面麻酔など別途費用あり
【施術内容のご紹介】
・エムセラ

高密度焦点式電磁波により、骨盤底筋群を効率的に鍛える機器です。 椅子のような形の機器に、1回28分間の治療では約17,000回の筋収縮が得られます。
腹圧性尿失禁・切迫性尿失禁のいずれにも高い効果があり、軽い尿漏れから、頻度や程度の重い尿漏れまで幅広く対応可能です。骨盤底筋体操(通常のケーゲル体操など)で達成できない筋収縮の強度および回数により、骨盤底筋を効率的に鍛えることで、結果として筋原線維の成長につながり、尿漏れ改善を期待できます。
骨盤底筋体操が難しい方や高齢の方にも大変おすすめです。
尿漏れの程度によりますが、週に2回、合計6〜8回の治療を行い、80%の方に尿漏れが40%以下に減少したとの報告もあり、この施術をおすすめしております。
・モナリザタッチ

モナリザタッチは、顔のリフトアップやたるみ改善に使用されることの多いCO2レーザーを腟外陰部治療に応用したものです。
1回5〜10分ほどの治療でデリケートゾーンの血流改善が期待でき、尿漏れや頻尿に効果があります。
尿漏れの頻度が高い場合、エムセラと組み合わせての治療がおすすめです。
尿漏れ以外にも、デリケートゾーンの乾燥や萎縮、かゆみ、性行痛、産後の腟のゆるみなどにも高い効果が得られます。
・ホームケア/エリトーン

ご自宅で骨盤底筋トレーニングを継続できるFDA (アメリカ食品医薬品局)承認機器です。
非侵襲的・安全性が高く、日常生活に取り入れやすいのが特徴です。
複数の臨床試験によりその有効性も実証されており、軽度から中程度のストレス尿失禁に対して役立つことが報告されています。
エリトーンは、骨盤底筋を週に5日間20分ほど刺激し、徐々に強化することで尿漏れ・尿失禁の症状を改善します。使用は簡単で、日常生活に支障をきたすことなく取り入れられるため、忙しい生活を送る女性にもぴったりです。
当院ならではの“組み合わせ治療”で多角的にアプローチ
多くの医療機関では、尿漏れに対する治療が「薬」や「体操」など限られた選択肢の中で行われているのが現状です。
一方で白金高輪海老根ウィメンズクリニックでは、運動療法・最新医療機器・レーザー治療・ホームケアを組み合わせた独自のプログラムを構築しております。
- 骨盤底筋を鍛える「エムセラ」
- 腟粘膜の再構築と血流改善に効果的な「モナリザタッチ」
- ご自宅で継続できる電気刺激デバイス「エリトーン」
これらを患者さまの症状とご希望に合わせて組み合わせることで、より高い治療効果と継続性のあるケアをご提供しています。
また、産婦人科と女性内科の両視点から診療を行える点も、他院にはない大きな特徴です。
当院での尿漏れ診療の流れ

尿漏れは「年齢のせい」とあきらめず、まずは専門医に相談してみることが重要です。
白金高輪海老根ウィメンズクリニックでは、産婦人科と女性内科の両方の視点から、症状の背景を丁寧に把握し、最適な治療を一緒に考えていきます。
初診の流れ
- 問診・症状ヒアリング(生活習慣、症状のタイミング、頻度など)
- 必要に応じた診察(内診・尿検査・腟エコーなど)
- 尿漏れのタイプを判定
- ご希望に応じて、治療法のご提案(保険診療/自費診療)
症状が軽くても、日常生活で気になるようであれば、どうぞお気軽にご相談ください。 「おりものなのか、尿漏れなのか分からない」という段階でもかまいません。
完全予約制・女性医師が対応いたしますので、ご不安なことも安心してお話しいただけます。
尿漏れのよくあるご質問(FAQ)

1.どこまでが「病気」として診てもらえる範囲ですか?
少量でも繰り返す尿漏れや、「気になる」「生活に支障がある」と感じる場合は、すでに“治療対象”と考えて問題ありません。
たとえば、「笑ったときに少し漏れる」「トイレに間に合わないことが増えた」など、どんな軽度な症状でも構いません。
「年齢のせい」「恥ずかしいから我慢しよう」と考える必要はなく、婦人科でご相談いただける内容です。
2.恥ずかしいので、できれば内診は避けたいのですが…
症状や内容に応じて、内診を行わない診療も可能です。まずは問診・尿検査・エコーなどで対応できるケースも多くあります。
3.若くても尿漏れになることってありますか?
はい。ストレスや生活習慣、膀胱のトラブル、骨盤底筋のゆるみなどが影響し、20代・30代の方でも尿漏れに悩む方は意外と多くいらっしゃいます。
4.出産を控えているのですが、産後に備えてできる予防法はありますか?
妊娠中から始められる軽い骨盤底筋トレーニングや、体重増加のコントロールなどが効果的です。妊娠中の体の変化も考慮しながらアドバイスいたします。
5.自費診療と保険診療の違いは?
保険診療では、薬物治療や骨盤底筋体操指導などが中心となります。 当院独自の自費診療では、保険適用外の先進機器やレーザー治療を組み合わせ、より高い効果が期待できるトータルアプローチを提供しています。
6.どれくらい通院が必要ですか?
自費治療プログラムは、週2回を基本とし、2〜3か月間の集中的な施術を推奨しています。 保険診療では、月1〜2回の通院で経過観察・処方を行うことが一般的です。
まとめ
尿漏れは、「年齢のせい」「よくあること」と放置されがちな症状ですが、 適切な診断と治療により、多くの方が改善を実感されています。
とくに、
- 骨盤底筋のゆるみが背景にある場合
- 出産や更年期を経て尿漏れが始まった場合
- 咳やくしゃみで漏れることが増えた場合 は、早めの対応が有効です。
白金高輪海老根ウィメンズクリニックでは、 女性のライフステージに寄り添った治療法をご用意しております。
一人で悩まず、お気軽にご相談ください。
女性医師・スタッフ一同、皆さまの毎日がより快適で前向きなものになるよう、全力でサポートいたします。
オンライン診療もお気軽にご利用ください。
2026年5月開催 無料WEBセミナーのご案内


白金高輪海老根ウィメンズクリニック院長
海老根 真由美(えびね まゆみ)
産婦人科医師・医学博士
埼玉医科大学総合医療センター総合周産期母子医療センターでの講師および病棟医長の経験を積み、その後、順天堂大学で非常勤准教授として活躍。
2013年に白金高輪海老根ウィメンズクリニックを開院。
女性の人生の様々な段階に寄り添い、産前産後のカウンセリングや母親学級、母乳相談など多岐にわたる取り組みを行っています。更年期に起因する悩みにも対応し、デリケートなトラブルにも手厚いケアを提供しています。









