【婦人科医解説】体が熱い!ホットフラッシュ?更年期の「急な汗・ほてり・のぼせ」の症状、対策、予防法を女医が徹底解説。
更新日:2025.08.24

更年期障害の代表的な症状である「ホットフラッシュ」についてご存じでしょうか?
更年期障害は、人によって症状も程度もさまざまで、日常生活に大きく支障が出てしまうこともあります。「年齢的なものだから、仕方がない」と我慢を続けていらっしゃる方もいるのではないでしょうか?
ホットフラッシュは、年単位で長く続くこともありますので、体に合う治療を見つけ、楽に過ごせるように治療できればと思います。
今回は、ホットフラッシュの原因や症状について詳しくお伝えし、治療法をいくつかご紹介します。
目次
ホットフラッシュとは?
まずは、ホットフラッシュの症状やメカニズムを解説いたします。ホットフラッシュの症状
 ホットフラッシュというのは、更年期障害の血管調整能障害に伴う顔のほてりやのぼせ症状です。
ホットフラッシュというのは、更年期障害の血管調整能障害に伴う顔のほてりやのぼせ症状です。血管運動神経症状と呼ばれるもので、一般的に、前触れなく症状があらわれて数分〜30分程度でおさまります。1日に何度も起こる場合もあれば、週に何回かだけの場合もあり、頻度は個人差がたいへん大きいです。
ホットフラッシュのほか、更年期障害では以下のような症状が起こります。
汗が増える
不眠
動悸
吐き気、胃もたれ、便秘や下痢
不安、イライラ、気持ちの落ち込み
倦怠感、意欲の喪失
肩こり、頭痛、腰痛、体の痛み
尿失禁
性交痛
更年期障害では全身にさまざまな症状が出ますので、「この症状がまさか更年期障害の影響とは思わなかった」ということも珍しくありません。40代、50代で「なんとなく体が変だ」と感じておられる方は、一度婦人科へ相談にいらしてください。血液検査で、女性ホルモンの状態を評価することができます。
顔のほてり、発汗、動悸
症状の特徴
ホットフラッシュの最も典型的な症状です。突然、顔や首、背中、胸などに熱感が広がり、それに続いて発汗が起こります。同時に心拍数が上昇し、動悸を感じることもあります。症状は数十秒から数分間続き、その後、急に冷たく感じることもあります。
対処法
- 冷たいタオルやハンカチで顔や首を冷やす
- ハンディファンを使用する
- 深呼吸をして心拍数を落ち着かせる
- 着脱しやすい重ね着スタイルを取り入れる
- 水分をこまめに摂取する
- 保冷剤や冷却ジェルシートを活用する
- ゆっくり休む
予防策
- カフェイン、アルコール、辛い食べ物を控える
- 室温を少し低めに設定する
- 通気性のよい服を選ぶ
- ストレスをためないよう心がける
頭痛、めまい、吐き気
症状の特徴
ホットフラッシュに伴い、頭痛やめまい、吐き気を感じることがあります。これは急激な体温変化や血管の拡張・収縮による血流の変化が原因と考えられています。偏頭痛の既往がある方は、更年期にこれらの症状が悪化することもあります。
対処法
- 横になって休む
- 水分をしっかり摂取する
- 頭部を冷やす
- 軽いマッサージをする
- めまいがする場合は無理に動かず、安全な姿勢を保つ
- 症状が強い場合は市販の頭痛薬(主治医に相談の上)
予防策
- 規則正しい生活を心がける
- 適度な運動を取り入れる
- 十分な睡眠をとる
- ストレス管理をする
- 水分をこまめに摂取する
不安感、イライラ、気分の落ち込み
症状の特徴
ホルモンバランスの変化は、身体症状だけでなく精神面にも影響します。突然の不安感や理由のはっきりしないイライラ、気分の落ち込みなどが生じることがあります。これらの症状はホットフラッシュの前後に強まることが多いです。
対処法
- リラクゼーション法を実践(深呼吸、瞑想など)
- 趣味や好きなことに時間を使う
- 軽い運動をする(ウォーキング、ヨガなど)
- 十分な休息をとる
- 信頼できる人に話を聞いてもらう
- アロマテラピーを試す(ラベンダー、ゼラニウムなど)
予防策
- 規則正しい生活リズムを維持する
- 適度な運動を習慣にする
- バランスのよい食事を心がける
- 十分な睡眠をとる
- ストレス管理の方法を身につける(マインドフルネスなど)
- 必要に応じて専門家のカウンセリングを受ける
睡眠障害(夜間発汗、中途覚醒)
症状の特徴
夜間に起こるホットフラッシュは「ナイトスウェット(夜間発汗)」と呼ばれ、睡眠の質を大きく低下させます。寝汗をかいて目が覚めたり、寝つきが悪くなったり、浅い睡眠が続いたりすることで、日中の疲労感や集中力低下にもつながります。
対処法
- 寝室の温度を18〜22℃程度に保つ
- 通気性のよい寝具・パジャマを使用する
- 就寝前に冷たいシャワーを浴びる
- 枕元に冷たい飲み物を用意しておく
- 汗をかいたら着替えやタオルを近くに準備しておく
- 寝る前のカフェイン・アルコール摂取を避ける
予防策
- 就寝前のリラックスタイムを設ける
- 就寝時間を一定にする
- ベッドに入る1時間前にはスマートフォンやパソコンの使用を控える
- 夕方以降の激しい運動を避ける
- 就寝前の食事は軽めにする
- 必要に応じて医師に相談し、睡眠薬や漢方薬を検討する
その他の症状(肩こり、冷え、しびれ)
症状の特徴
ホットフラッシュに伴い、または別個に肩こりや冷え、手足のしびれなどを感じることもあります。これらは自律神経の乱れや血行不良が関係していることが多いです。特に、ほてりの後に急激に体が冷えることで、末端の冷えを感じる方もいらっしゃいます。
対処法
- 肩こり:ストレッチ、温める、マッサージ
- 冷え:重ね着、足湯、温かい飲み物の摂取
- しびれ:軽い運動、マッサージ、姿勢の改善
- 血行を促進するツボ押し
- 温冷交代浴
予防策
- 適度な運動を習慣にする
- 長時間同じ姿勢を続けない
- バランスのよい食事をとる
- 十分な水分補給をする
- ストレッチを日常に取り入れる
- 冷えを防ぐ服装を工夫する
ホットフラッシュが起こる原因
ホットフラッシュが起こる主な原因は、卵巣機能が低下することにより、エストロゲン分泌量が減少し、自律神経が不安定になっていくことです。エストロゲンは本来、下垂体という脳からの指令で調整され、卵巣から分泌されます。
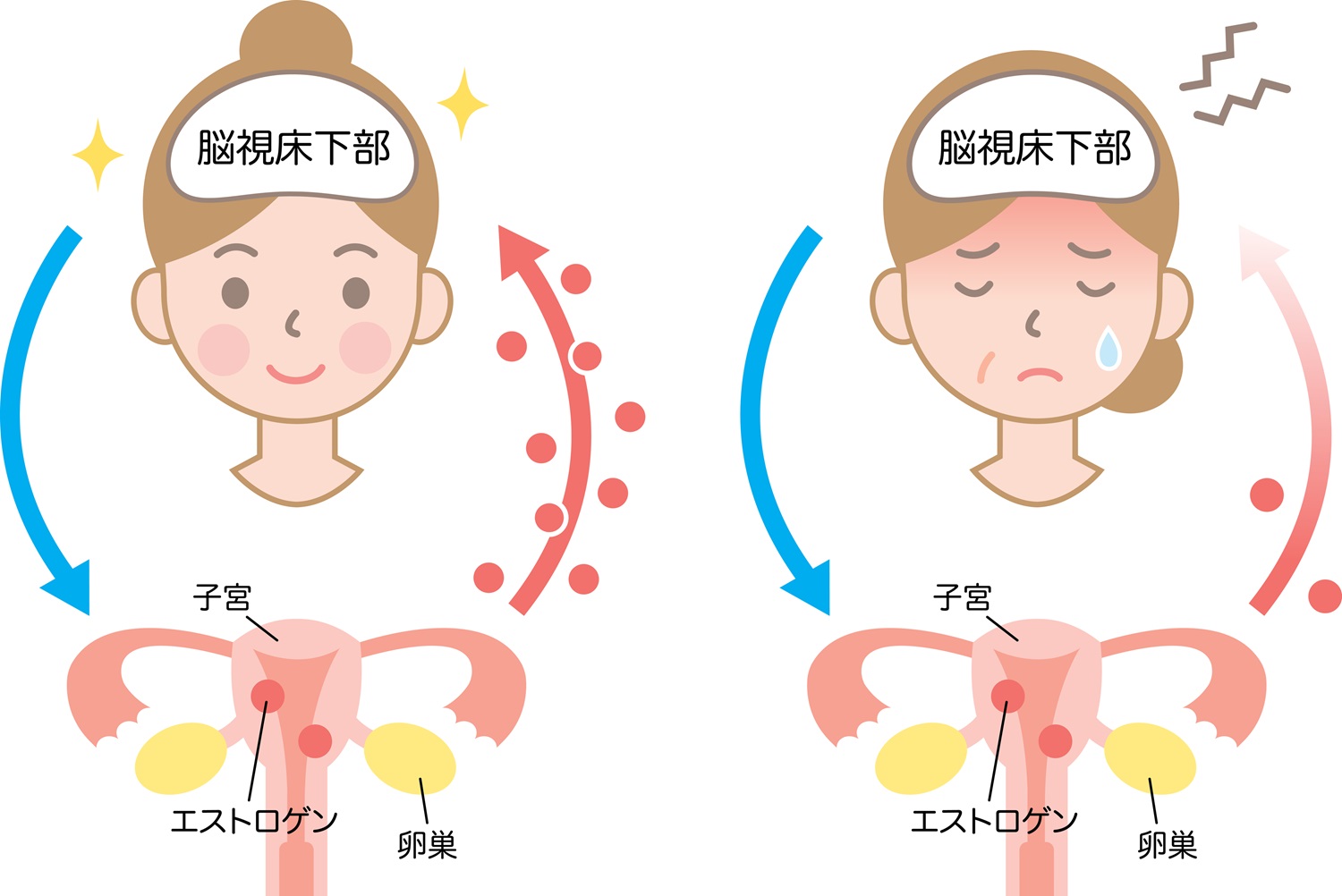
更年期が近づくと、脳は卵巣へ「エストロゲンを出すように」と命令を出すのですが、卵巣はエストロゲンを分泌する機能が落ちているため、十分に分泌することができません。卵巣からエストロゲン分泌されないとさらに脳からの刺激ばかりが強くなり、エストロゲン分泌量が減少します。
さらに脳の下垂体の上位のコントロールを行う視床下部では、女性ホルモンだけでなく、自律神経のコントロールもおこなっています。自律神経は、血圧や心拍、発汗、血管の収縮などを調節する神経です。 更年期になると下垂体が過剰に反応することにより、視床下部からのホルモン分泌のコントロールも悪くなり自律神経のコントロールも悪くなります。
その影響で発汗や血管運動の調節が乱れ、急に汗が吹き出してきたり、ホットフラッシュが生じたりするのです。 また、エストロゲン分泌量の低下だけでなく、心身のストレスや環境、ご自身の性格なども密接に関わり、更年期障害の症状を悪化させることがあります。
40代〜50代は、仕事では重要な役を果たさざるを得ない年代で、子供の成長とともに受験や進路の悩みも出現し、家事、親の介護問題など、さまざまなことで忙しく、仕事量が人生最大になってしまう時期です。この年代に良く出現する更年期障害による症状は、多くの方で1〜3年、長い方では5年以上も続く方もいらっしゃるようです。いったんおさまったように思われても、環境の変化などで再度症状が出ることもあります。
つらい期間が長くなってしまうと、抑うつ状態など精神面にも影響が出てしまうかもしれません。つらいなあと思ったら、お一人で悩んだり我慢したりせず、早いうちにご相談ください。
ホットフラッシュになりやすい人・年齢・頻度

更年期障害の代表的な症状であるホットフラッシュは、多くの女性が経験するものですが、どのような方がなりやすいのでしょうか?年齢や頻度、特徴などを詳しくご説明します。
ホットフラッシュが起こりやすい年齢
ホットフラッシュは主に45〜55歳の更年期の女性に多く見られます。日本人女性の平均閉経年齢は、統計的におよそ50歳とされていますが、閉経の前後5年程度の期間にホットフラッシュが現れることが多いです。
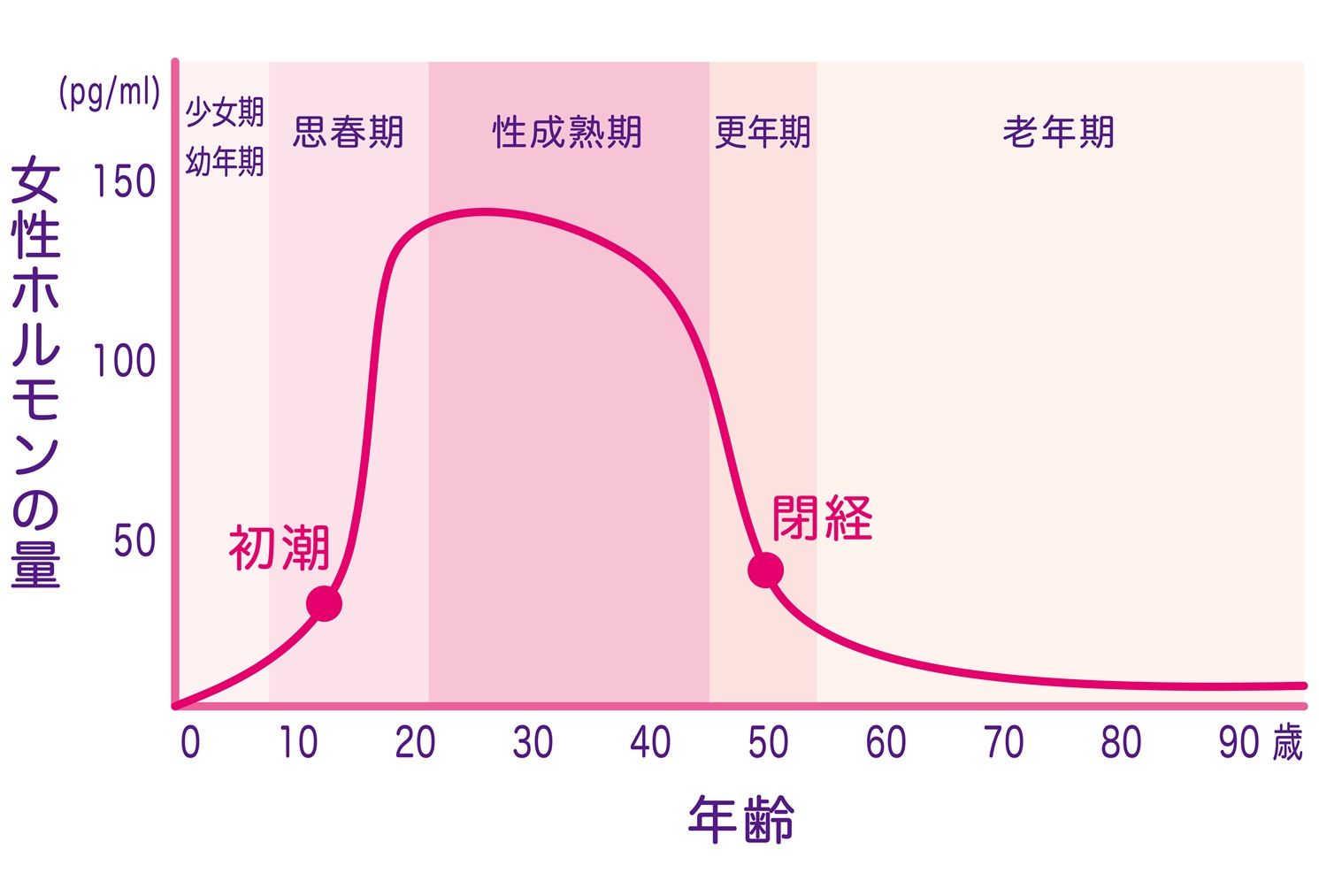
ただし、個人差が大きく、40歳前後から症状が始まる方や、60歳を過ぎても症状が続く方もいらっしゃいます。早発閉経(40歳未満で閉経)の方は、若い年齢でもホットフラッシュを経験することがあります。
また、卵巣摘出手術を受けた方は、年齢に関わらず、急激なホルモンバランスの変化によってホットフラッシュを経験することがあります。
なりやすい人の特徴(体質、生活習慣)
ホットフラッシュになりやすい方には、いくつかの共通点があります。
体質的な特徴
- もともと自律神経の乱れを感じやすい方
- ストレスに敏感な方
- 体温調節機能が難しい方
- 家族(母親や姉妹)にもホットフラッシュの症状が強かった方(遺伝的要因)
生活習慣的な特徴
- 喫煙習慣がある方(喫煙は血管収縮を引き起こし、ホットフラッシュを悪化させることがあります)
- アルコールを多く摂取する方
- 辛い食べ物や刺激物を多く摂取する方
- 運動不足の方
- ストレスの多い環境にいる方
- 肥満の方(特にBMI30以上)
- 不規則な生活習慣の方
当クリニックの患者さんデータからも、特にストレスが多く、食生活が不規則な方ほどホットフラッシュの症状が強い傾向にあることがわかっています。
1日の頻度、時間帯、間隔
ホットフラッシュの頻度や時間帯は個人差が大きいですが、一般的な傾向をご紹介します。
頻度
- 軽度:1日に1〜3回程度
- 中等度:1日に4〜10回程度
- 重度:1日に10回以上
症状がひどい方では、1時間に複数回発生することもあります。
時間帯
朝方や夕方〜夜間にかけて症状が出やすい傾向があります。特に就寝中や就寝直後のホットフラッシュ(夜間発汗)は睡眠の質を低下させ、疲労感や日中の集中力低下につながることがあります。
また、食後や入浴後など体温が上昇するタイミングでも起こりやすくなります。
持続時間と間隔
一般的にホットフラッシュの症状は30秒〜5分程度で収まることが多いですが、長い場合は10分以上続くこともあります。間隔は不規則で、連続して起こることもあれば、数時間空くこともあります。
季節や環境による影響
ホットフラッシュは季節や環境によっても影響を受けることがあります。
季節による影響
夏場
気温が高いため、ホットフラッシュが起きると一層不快感が強まります。ただし、もともとの体温が高い状態なので、血管拡張による温度差を感じにくいという方もいらっしゃいます。
冬場
室内外の温度差が大きいため、温度変化に伴いホットフラッシュが誘発されることがあります。特に暖房の効いた室内と寒い屋外の行き来を頻繁にする方は注意が必要です。
季節の変わり目
気温の変化が大きい時期は自律神経が乱れやすく、症状が悪化する方も多いです。
環境による影響
- 閉鎖的な空間(会議室、満員電車など)
- 人混みや緊張する場面
- 温度変化の大きい環境
- 湿度の高い環境
これらの環境では、ホットフラッシュが起こりやすくなります。また、ストレスを感じる状況(仕事の締め切り、人間関係のトラブルなど)でも症状が悪化することがあります。
ホットフラッシュの頻度や程度を記録することで、ご自身のパターンを把握し、対策を立てやすくなります。症状が気になる方は、日記のように記録してみることをお勧めします。
ホットフラッシュはいつまで続く?【期間と終わり】

「この症状はいつまで続くの?」これは多くの患者さんからいただく質問です。ホットフラッシュの期間や終わりのサインについて詳しくご説明します。
ホットフラッシュの期間(数ヶ月~数年)
ホットフラッシュの持続期間には個人差がありますが、典型的には以下のパターンがみられます:
- 短期型:数ヶ月〜1年程度で症状が落ち着く
- 中期型:2〜5年程度続く(最も多いパターン)
- 長期型:5年以上、10年以上続くケースもある
当院にご相談いただく方の多くは、2〜5年で症状が軽減していく傾向があり、中には10年以上続く方も見受けられます。
平均的な継続期間
国内外の調査研究では、ホットフラッシュの平均的な継続期間は約7年程度とする報告があります。ただし、こちらも個人差が非常に大きく、閉経前から症状が始まった方ほど、全体の継続期間が長くなる傾向があります。
閉経を境に考えると
- 閉経前から始まり、閉経後も続く:平均7〜10年
- 閉経と同時期に始まる:平均4〜7年
- 閉経後に始まる:平均2〜5年
いつ終わるのか、終わりのサイン

ホットフラッシュは徐々に軽減していくことが多く、明確な「終わりのサイン」というものはありませんが、以下のような変化が見られるようになったら終息に向かっている可能性があります:
頻度が減少していく(1日数回→週に数回→月に数回)
症状の強さが弱まる(大量の発汗→軽い汗ばみ程度)
持続時間が短くなる
夜間の症状が減少する
多くの場合、まずは強い症状が弱まり、次に頻度が減っていくというパターンをたどります。
閉経後のホットフラッシュ
閉経後もホットフラッシュが続くことは珍しくありません。閉経後の女性ホルモン(エストロゲン)レベルは低い状態で安定しますが、自律神経の調節機能がエストロゲン減少に適応するまでに時間がかかるためです。
閉経後の経過年数別にみると
閉経後1〜2年頃は多くの方が症状を経験され、5年後にはおおよそ半数以下、10年を過ぎても一部の方に症状が見られるケースもあります。
このように、閉経から10年以上経過しても症状が続く方もいらっしゃいます。特に閉経年齢が早かった方や、閉経前の症状が強かった方は、長期化する傾向があります。
ホルモン補充療法(HRT)中のホットフラッシュ
ホルモン補充療法(HRT)は、ホットフラッシュをはじめとする更年期症状に対して効果が期待できる治療法のひとつです。個人差はありますが、多くの方が治療開始から2〜4週間程度で、徐々に症状の軽減を感じられる傾向があります。
HRTによる症状の変化(例)
・治療開始後1〜2週間で軽度の改善を感じる方も
・1ヶ月ほどで、多くの方が明らかな変化を実感
・継続することで、3ヶ月頃には症状が大きく軽減するケースも見られます
ただし、HRTを中止すると、一時的に症状が再び強まることがあります。とくに治療期間が短い場合や、症状が強く出ていた方では再発しやすい傾向にあります。
HRT後に症状が再燃するケース
・治療期間が短い場合には、再び症状が現れる可能性があります
・治療を長期に続けた場合は、終了後の再発が少ないとされる報告もあります
HRTの治療期間については、患者さんの年齢や症状の程度、健康状態などを総合的に判断し、個別にご提案しています。
ホットフラッシュの継続期間や治療効果のあらわれ方は人それぞれ異なります。「いつまで続くのか」と不安に感じる方も多いと思いますが、適切な治療を受けることで症状が緩和され、日常生活がより快適に過ごせるようになります。お悩みの際は、どうぞお気軽にご相談ください。
ほかの疾患との見極めも大切
 40代、50代になり、ホットフラッシュのような「のぼせ・ほてり」が出た場合、一度全身の健康チェックをおすすめしております。
40代、50代になり、ホットフラッシュのような「のぼせ・ほてり」が出た場合、一度全身の健康チェックをおすすめしております。女性の40代以降は、更年期障害だけでなく、さまざまな病気を発症しやすい時期。
本当に更年期障害による症状なのか、しっかり確認しましょう。
ホットフラッシュと似たような症状が出る疾患をいくつかご紹介します。
痛みを伴わない疾患なので、発症が気づかれない場合があります。
内科でも、産婦人科でも診断ができる疾患なので、機会をみつけて検査することをおすすめします。
甲状腺疾患
甲状腺機能亢進症では、体のほてりや動悸、疲れやすさ、発汗、手の震え、体重減少、血圧上昇、うつ症状といった症状が出ます。20〜50代の女性に30〜60人に1人ほどの割合で発症する、比較的女性に多い疾患です。血液検査で診断が可能です。
高血圧
血圧が上がることで、顔が赤くなったり、顔や体のほてり、頭が重い、頭に血がのぼるといった症状が出ることがあります。女性は、エストロゲンの分泌量が低下すると血管拡張能が低下し、更年期の時期に動脈硬化が進行し、血圧が上がりやすくなるため、高血圧にも注意が必要です。毎日、自宅での血圧測定も診断に重要です。
糖尿病
糖尿病でも、ほてり症状を感じることがあります。 糖尿病は、太っている方の病気と思われがちですが、日本人は痩せ体型でも糖尿病を発症する方が多いです。少食で、運動不足(筋肉が少ない)の女性は、閉経前後での糖尿病発症リスクが高いといわれています。 ほてり以外に、頻尿、喉が渇く、疲れやすい、手足の感覚が鈍い、目がかすむといった症状があれば、糖尿病かもしれません。血液検査や尿検査で診断が可能です。
ホットフラッシュの治療法

ホットフラッシュの症状は、適切な治療をおこなえば和らげることができます。
ホルモン補充療法
ホットフラッシュに特に有効性が高いのが、ホルモン補充療法です。 ホットフラッシュや寝汗(ナイトスウェット)の頻度・程度を大きく軽減できるだけでなく、骨密度の維持や心血管疾患のリスク低減など、副次的な効果も得られます。ホルモン補充療法には、エストロゲンだけ補充する場合とプロゲステロンも一緒に投与する場合とがあります。エストロゲンだけを補充すると子宮内膜増症を起こすリスクがあるため、子宮がある方はプロゲステロンも合わせて補充します。
子宮を摘出している方は、エストロゲンだけの補充で問題ありません。 飲み薬・貼り薬・塗り薬とさまざまなタイプがございますので、お一人おひとりに合ったものをご提案します。
ホルモン補充療法による有害事象
不正出血
ホルモン補充療法では、月経が止まっていた方も、再度月経がはじまる方もいらっしゃいます。
不定期に性器出血が生じることがあります。このため、ホルモン補充療法を行う際には、事前に子宮頸がん検診、子宮体がん検診、子宮筋腫や卵巣腫瘍を確認する超音波検査を行うことをおすすめします。
胸の張り
胸の張りを訴える方もいらっしゃいますが、多くの場合は軽度で、次第に落ち着いてくることが多いです。乳がんの場合、ホルモン補充療法することにより悪化する可能性があるため、ホルモン補充療法を行う際には、マンモグラフィーや乳腺超音波検査で乳がんの確認は必須です。
血栓症
エストロゲンを投与するホルモン補充療法を行う場合、血栓症となることがあります。頻度は高くありませんが、発症すると重症管理が必要となり、ICUでの血栓溶解剤を緊急に必要となる場合があります。年齢が高いことや肥満も血栓症のリスクを高めます。リスクに応じて、適切な薬をご提案します。
漢方薬
漢方薬も、ホットフラッシュをはじめとして更年期障害のさまざまな症状の緩和に使われます。ホルモン補充療法と併用することもできますし、ホルモン補充療法ができない方・体に合わなかった方も漢方薬をお試しいただけます。
プラセンタ療法
プラセンタ療法も選択肢となります。
プラセンタは胎盤からの成長因子を集めた製剤で、ホットフラッシュのほか、頭痛や不眠、気分の落ち込み、イライラなど、更年期障害でみられる多様な症状に効果的です。週に1〜2回の注射剤の投与で、症状を軽減できることが多いです。
ただし、注射剤はヒトの胎盤から抽出している血液製剤となり、使用後は献血ができなくなります。ブタやウシ、ヒツジから抽出した内服薬のプラセンタも使用できますが、保険診療適応外のため、やや高価です。
ホットフラッシュが起きたときの対処法
 治療をしていても、ホットフラッシュが起きることはあります。
治療をしていても、ホットフラッシュが起きることはあります。ホットフラッシュが起きたときは、次に紹介するような対策をとってみてください。一時的に症状を緩和できるかもしれません。
体を冷やす
ホットフラッシュが起きたときは、ハンディファンや冷却剤などを用いて、顔や首周りを冷やしましょう。冷たい飲み物のペットボトルを首筋に当てる、冷たいものを飲むのも効果的です。酸っぱい食べ物が効果的という方もいらっしゃいます。 ホットフラッシュの頻度が多い方は、体を冷やすためのグッズを持ち歩いてはいかがでしょうか。洋服で調整する
ホットフラッシュは、気温とは無関係に前触れなく生じます。そのため、ホットフラッシュが起きた場合に体温調節がしやすいように、洋服を工夫しましょう。 とくに冬は厚着をしますので、調節を意識して洋服を選ぶことが大切です。
たとえば、タートルネックのニットを着ていると体温調節が難しいことはイメージできますね。首元は、ストールやマフラーを使ってみましょう。 また、汗をかいたときのため、通気性のよい素材の服を選ぶようにしてください。
ケース別の具体的な対処法
仕事中にホットフラッシュが起きた場合
- 携帯用のハンディファンを活用する
- 冷たい飲み物を飲む
- できるだけ涼しい場所に移動する
- 着脱しやすい服装を心がける
- 深呼吸をして落ち着く
- 制汗シートを使用する
就寝中にホットフラッシュが起きた場合
- 通気性のよい寝具を使用する
- 吸湿性の高いパジャマを着用する
- 寝室の温度を調整する
- 複数の薄い掛け布団を使い、調整しやすくする
- 枕元に冷たい飲み物を置いておく
- 冷却シートやジェルマットを活用する
外出先でホットフラッシュが起きた場合
- 携帯用の扇子やハンディファンを持ち歩く
- 冷たいペットボトルを首に当てる
- 着脱しやすい服を着用する
- ミストスプレーを使用する
- 涼しい場所を見つけて休む
- 水分をこまめに摂取する
ホットフラッシュの症状は人によって異なります。ご自身の症状のパターンを把握し、それに合わせた対処法を見つけることが大切です。症状が日常生活に支障をきたす場合は、我慢せずに医療機関を受診しましょう。ホルモン補充療法や漢方薬など、効果的な治療法があります。
ホットフラッシュの予防法
 ホットフラッシュを軽減するために、よいとされる生活習慣を2つご紹介します。
ホットフラッシュを軽減するために、よいとされる生活習慣を2つご紹介します。
適度に運動する
有酸素運動をおこなうことで、血流障害が緩和され、ホットフラッシュの頻度や程度を軽減できることがあります。1回30分、息が弾んで汗ばむくらいを目安にしてください。 ウォーキング、サイクリング、ピラティス、キックボクシングなど、ご自身の生活でできそうなもの、やってみたいものに取り組んでみましょう。運動をすることで、ストレス解消になる、血圧が下がり心血管疾患のリスクが低下するなど、ホットフラッシュの対策以外にもメリットがあります。大きな疾患がない場合は、積極的にお勧めしております。
アルコール、刺激物を減らす
アルコール、スパイシーな食べ物は、体温上昇や血流増加により、ホットフラッシュの引き金になる可能性があると考えられています。これらを摂取したときに症状が悪化される方は、すこし減らして、変化をみてはいかがでしょうか?
ホットフラッシュに効果的な食品・栄養素

ホットフラッシュの症状改善に役立つ食品や栄養素があることをご存じでしょうか?ここでは、日常の食事に取り入れることで症状を和らげる可能性のある食品や栄養素をご紹介します。
植物性エストロゲン(フィトエストロゲン)
植物性エストロゲンは、植物に含まれる成分で、体内でエストロゲン様の働きをする物質です。体内のエストロゲン受容体に弱く結合し、ホルモンバランスを整える効果が期待されています。
大豆イソフラボン
大豆製品に含まれるイソフラボンは、最も知られている植物性エストロゲンです。
効果的な食品
豆腐、納豆、豆乳、味噌、枝豆
摂取目安
食品として摂取する場合、豆腐半丁や納豆1パック、豆乳200ml程度を目安に取り入れるとよいでしょう。
効果の目安
継続的に摂取することで、約2〜3ヶ月で効果を感じる方が多いです
当クリニックの患者さんの中にも、毎日豆乳を飲む習慣を取り入れることで、ホットフラッシュの頻度が減ったという方が多くいらっしゃいます。
リグナン
リグナンも植物性エストロゲンの一種で、穀物や種子類に多く含まれています。
効果的な食品
亜麻仁(フラックスシード)、ゴマ、全粒穀物、ナッツ類
摂取方法
亜麻仁油、すりごま、ナッツ類をサラダやヨーグルトにトッピング
オメガ3脂肪酸
オメガ3脂肪酸には抗炎症作用があり、ホットフラッシュの症状を和らげる効果が報告されています。
効果的な食品
青魚(サバ、サンマ、イワシ、ブリなど)、亜麻仁油、えごま油、クルミ
摂取目安
週に2〜3回の青魚の摂取
効果のメカニズム
炎症を抑え、血管の拡張・収縮を安定させる
ビタミンE
ビタミンEは抗酸化作用を持ち、ホルモンバランスを整えるのに役立つとされています。
効果的な食品
アーモンド、ヒマワリの種、アボカド、緑黄色野菜、オリーブオイル
摂取目安
食品からビタミンEを摂る場合、1日あたりアーモンド20粒前後が目安となります。
注意点
サプリメントとして大量摂取すると血液凝固に影響することがあるため、食品からの摂取が望ましい
ビタミンB群
ビタミンB群は神経の働きをサポートし、ストレス緩和や自律神経の安定に寄与します。
効果的な食品
・ビタミンB6
バナナ、鶏肉、マグロ、サーモン、ピスタチオ
・ビタミンB12
貝類、肉類、魚介類、卵、乳製品
緑黄色野菜、レバー、豆類
効果
自律神経のバランスを整え、ストレス耐性を高める
マグネシウム
マグネシウムは筋肉の緊張をほぐし、リラックス効果をもたらします。
効果的な食品
ナッツ類、種子類、玄米、緑の葉野菜、豆類、バナナ
効果
自律神経を安定させ、血管の拡張・収縮を調整する
カルシウム
カルシウムは神経の興奮を抑える作用があり、イライラや不安感の軽減に役立ちます。
効果的な食品
乳製品、小魚、豆腐、緑黄色野菜
1日あたり700〜800mgのカルシウムを意識して摂ることが勧められており、牛乳、小魚、緑黄色野菜などをバランスよく取り入れましょう。
冷涼効果のある食材
体を冷やす効果のある食材も、ホットフラッシュの症状緩和に役立つことがあります。
効果的な食品
キュウリ、スイカ、トマト、レタス、セロリ、ミント、柑橘類
摂取方法
生で食べる、サラダ、スムージー、ハーブティーなど
避けたほうがよい食品・飲み物
逆に、ホットフラッシュを悪化させる可能性のある食品・飲み物もあります。
カフェイン
コーヒー、紅茶、緑茶、チョコレートなど
アルコール
特に赤ワインなどのアルコール度数が高いもの
辛い食べ物
唐辛子、カレー、山椒などの刺激物
加工食品
高塩分、高脂肪、高糖質の食品
熱いスープ、熱いお茶など
食事のとり方のポイント
ホットフラッシュ対策には、食品の内容だけでなく、食事のとり方も重要です。
少量頻回
一度にたくさん食べるより、少量を数回に分けて食べる
規則正しく
毎日ほぼ同じ時間に食事をとる
ゆっくり
よく噛んで、リラックスして食べる
夕食は軽め
就寝前の大量摂取は体温上昇の原因になる
1日2リットル程度の水分を摂取する
当クリニックでは、患者さんの症状や体質に合わせた食事アドバイスも行っております。効果的な食品や摂取方法について、詳しくご相談ください。
食事療法は即効性はありませんが、継続することで徐々に効果を実感できることが多いです。薬物療法と併用することで、より効果的に症状を改善できる可能性があります。
ホットフラッシュQ&A

Q. ホットフラッシュと単なる暑がりの違いは?
A.ホットフラッシュは、自律神経の乱れや女性ホルモン(エストロゲン)の低下によって起こる「のぼせ」「発汗」の発作的な症状です。気温や運動とは関係なく突然起こり、顔や上半身が急に熱くなって大量の汗をかいたり、動悸を伴ったりするのが特徴です。
一方、暑がりは体質的な傾向で、周囲の環境温や衣服などに影響されて汗をかく状態です。「特に暑くないのに急にほてる」「夜間や早朝に汗で目が覚める」といった場合は、ホットフラッシュの可能性もありますので、ご相談ください。
Q. 若い年齢でもホットフラッシュは起こりますか?
A.はい、起こることがあります。
一般的には45~55歳の更年期に多く見られますが、早発閉経(40歳未満での閉経)や、ストレスや不規則な生活習慣、ホルモンバランスの乱れが原因で、20代・30代でもホットフラッシュのような症状を感じることがあります。
また、卵巣を手術で摘出された方や、特定の治療(抗がん剤など)を受けた方でも若くして症状が出ることがあります。
気になる症状がある場合は、婦人科でのホルモン検査がおすすめです。
Q. ホットフラッシュは痩せる?太る?
A.ホットフラッシュそのものが直接「痩せる」「太る」原因になるわけではありませんが、更年期にホルモンバランスが変化することで代謝が落ち、太りやすくなる傾向があります。
一方、発汗が多くなることで「水分が減って一時的に体重が減った」と感じる方もいらっしゃいますが、これは脂肪が減ったわけではなく、一時的な水分変動によるものです。
また、不眠やイライラで過食になったり、反対に食欲が落ちたりと、個人差があるため、体重変化があった場合は、ホルモンや生活習慣のバランスを見直すことが大切です。
Q. ホットフラッシュはカロリー消費する?
A.ホットフラッシュによる発汗や心拍数の上昇は、軽微なカロリー消費につながることもありますが、運動による脂肪燃焼のような明確な「ダイエット効果」は期待できません。
また、症状が頻繁にあることで疲れやすくなり、運動量が減ってしまうケースもあるため、健康的な体重管理には適度な運動とバランスの取れた食事が基本です。
Q.ホットフラッシュは遺伝する?
A.はっきりとした「遺伝する」という根拠はありませんが、母親や姉妹が強いホットフラッシュの症状を経験していた場合、自分にも起こりやすい傾向があることが報告されています。
これは遺伝だけでなく、体質や自律神経の反応の仕方、ホルモン感受性なども影響していると考えられます。ご家族に同じような体調の変化があった場合は、早めに対策をとると安心です。
Q. ホットフラッシュはうつ病と関係ある?
A.更年期はホルモンバランスの変化により、不安感・イライラ・気分の落ち込みなど、うつ症状に似た状態が現れることがあります。
また、睡眠不足や疲労感、日常のストレスが重なると、うつ病を発症するリスクも高くなると言われています。
ホットフラッシュと精神的な不調は密接に関係しているため、心身両方のケアが大切です。
「気持ちが沈む日が増えた」「何をしても楽しくない」と感じる場合は、我慢せず、婦人科や心療内科に相談してください。
Q. ホットフラッシュに効く市販薬は?
A.市販薬としては、更年期の不調に対応した漢方薬(加味逍遙散、桂枝茯苓丸など)や、植物由来のサプリメント(大豆イソフラボン含有製品など)が販売されています。
ただし、症状の強さや体質によって合う・合わないがあるため、「何を飲んでもあまり変わらない」と感じたら、医療機関での相談が効果的です。
特に発汗や動悸が強い場合、他の病気との区別も必要ですので、一度婦人科での診察をおすすめします。
まとめ
更年期障害の中でも、比較的頻度の高いホットフラッシュについてご説明させていただきました。
少し熱く感じる程度の方から、びっしょり汗をかく方まで、症状の程度はさまざまです。日常生活に支障をきたすようであれば、早めの治療をおすすめします。
また、症状があまり強くならない場合、自然に消失してしまう人もいますので、個人差の大きいこの時期を、うまく乗り越えていただければと思います。
診療のご案内
話しづらいお悩みかもしれませんが、どうぞお気軽にご相談にいらしてください。
担当医師は全て女性になります。
当クリニックでは、オンライン診療も受け付けております。
お時間が取れない方や遠方にお住まいの方は、オンライン診療をご活用ください。
※土日祝日も診療しています。

白金高輪海老根ウィメンズクリニック院長
海老根 真由美(えびね まゆみ)
産婦人科医師・医学博士
埼玉医科大学総合医療センター総合周産期母子医療センターでの講師および病棟医長の経験を積み、その後、順天堂大学で非常勤准教授として活躍。
2013年に白金高輪海老根ウィメンズクリニックを開院。
女性の人生の様々な段階に寄り添い、産前産後のカウンセリングや母親学級、母乳相談など多岐にわたる取り組みを行っています。更年期に起因する悩みにも対応し、デリケートなトラブルにも手厚いケアを提供しています。








